睡眠障礙不只是睡不著,淺眠易醒也可能是失眠、壓力過度警覺、自律神經失衡、夜尿、呼吸中止、慢性疼痛或藥物影響的表現。改善重點不是單靠助眠產品,而是先找出原因,再搭配作息、睡眠衛生、壓力管理與必要的醫師評估。

本文由 王敬元 醫師 依睡眠障礙、自律神經、壓力調節與非侵入式神經調節照護觀點審閱。內容以健康衛教與就醫評估方向為主,避免將單一療程描述為所有睡眠問題的標準解法。
Deep TMS 非侵入式神經調節
EECP 循環輔助評估
自律神經與壓力管理
※ 本文內容僅供健康資訊與衛教參考,實際診斷與療程安排仍需由專業醫師評估後決定。
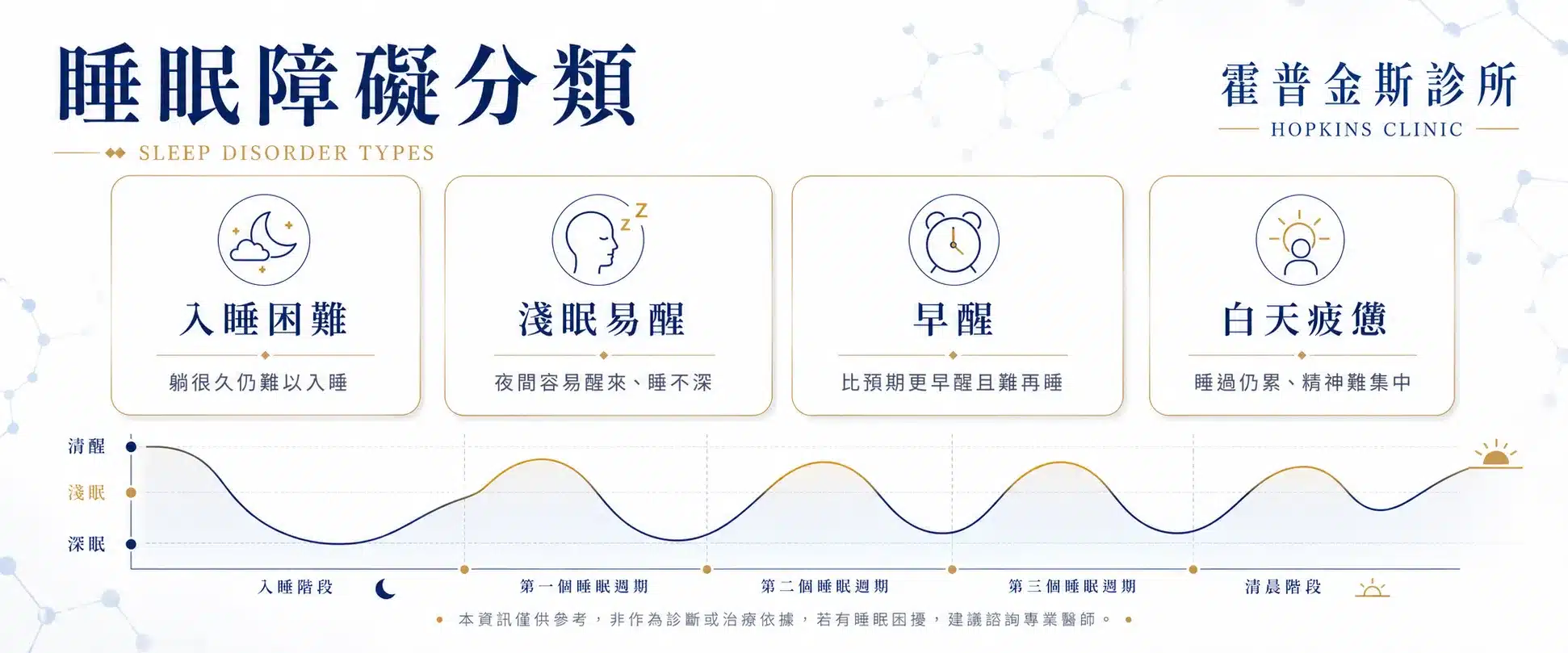
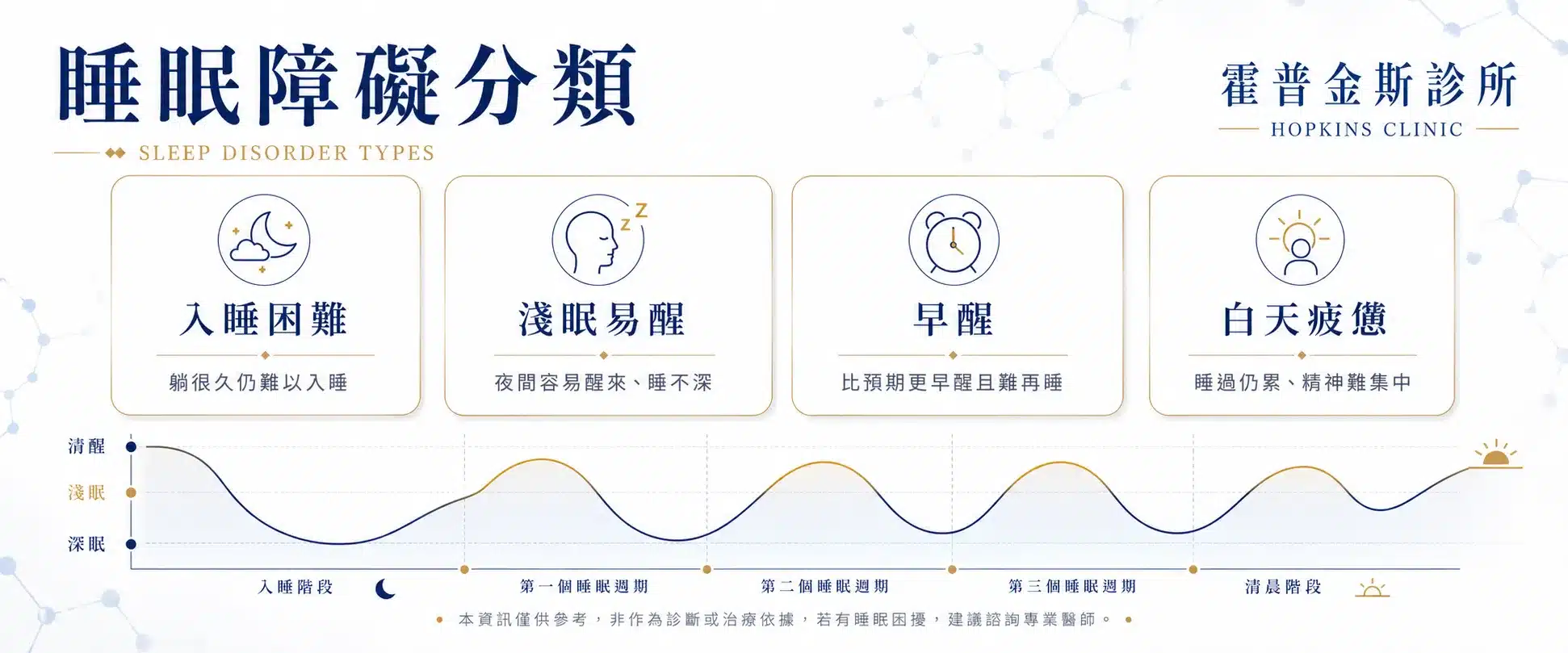
睡眠障礙是什麼?淺眠易醒也算失眠嗎?
睡眠障礙不是單純「睡比較少」,而是睡眠的時間、品質、連續性或睡醒後恢復感出現問題,並且影響白天精神、情緒、專注力或工作表現。常見型態包括入睡困難、半夜反覆醒來、太早醒、醒來仍疲憊、白天嗜睡,以及睡眠中出現呼吸、動作或生理節律異常。
淺眠易醒通常屬於「睡眠維持困難」的一種表現。若只是偶爾因壓力或環境改變睡不好,多半可先從睡眠衛生與壓力管理調整;若每週多次發生、持續數週到數月,或已影響白天功能,就建議進一步由醫師評估,而不是長期自行依賴助眠食品或安眠藥。
淺眠易醒原因有哪些?12大因素一次看懂
淺眠易醒原因通常不是單一因素,而是「大腦過度警覺、身體訊號干擾、睡眠環境刺激」共同造成。很多人以為自己只是壓力大,其實也可能合併夜尿、睡眠呼吸中止、胃食道逆流、慢性疼痛、藥物影響或荷爾蒙變化。
真正有效的改善方向,是先找出主因,再設計對應的生活調整與醫療評估。以下表格可協助你初步判斷自己的睡眠障礙比較偏向哪一類。
| 淺眠易醒原因 | 常見表現 | 改善或評估方向 |
|---|---|---|
| 壓力焦慮 | 睡前腦中停不下來,半夜醒來開始想事情 | 壓力管理、放鬆訓練、身心醫學評估 |
| 自律神經失衡 | 淺眠、心悸、胸悶、醒來仍累 | 生活節律、自律神經與醫師評估 |
| 環境刺激 | 怕光、怕聲音、溫度不適 | 調整光線、噪音、溫度與寢具 |
| 作息不規律 | 假日補眠、平日熬夜、輪班 | 固定起床時間、調整日照與午睡 |
| 睡前螢幕 | 滑手機後更清醒、夢多 | 睡前60–90分鐘降低螢幕刺激 |
| 咖啡因酒精尼古丁 | 入睡延後、後半夜醒來 | 調整攝取時間與頻率 |
| 夜尿 | 半夜固定起床上廁所 | 晚間飲水、泌尿與用藥評估 |
| 睡眠呼吸中止 | 打鼾、喘醒、白天嗜睡 | 睡眠檢查與專科評估 |
| 慢性疼痛或慢性病 | 痛醒、胃酸逆流、咳嗽、胸悶 | 治療根本疾病 |
| 藥物影響 | 服藥後睡眠變差 | 由醫師檢視藥物與劑量 |
| 荷爾蒙變化 | 盜汗、熱潮紅、情緒波動 | 婦科、內分泌或身心評估 |
| 年齡與預期性焦慮 | 越擔心睡不好越睡不好 | CBT-I、睡眠認知調整 |
為什麼睡很久還是累?深層睡眠與自律神經是關鍵
睡很久不等於睡得好。睡眠品質取決於能否完整經過淺睡、深睡與快速動眼期等循環,若中途被壓力、呼吸、夜尿、疼痛或環境刺激打斷,就可能出現睡滿 7 小時仍疲憊的情況。
臨床上常見的情境是:患者不一定睡不著,但睡得很淺、夢很多、半夜醒來後難再入睡,早上像沒充到電。這類睡眠障礙通常需要同時檢視情緒壓力、自律神經狀態、呼吸品質、慢性病與生活節律。
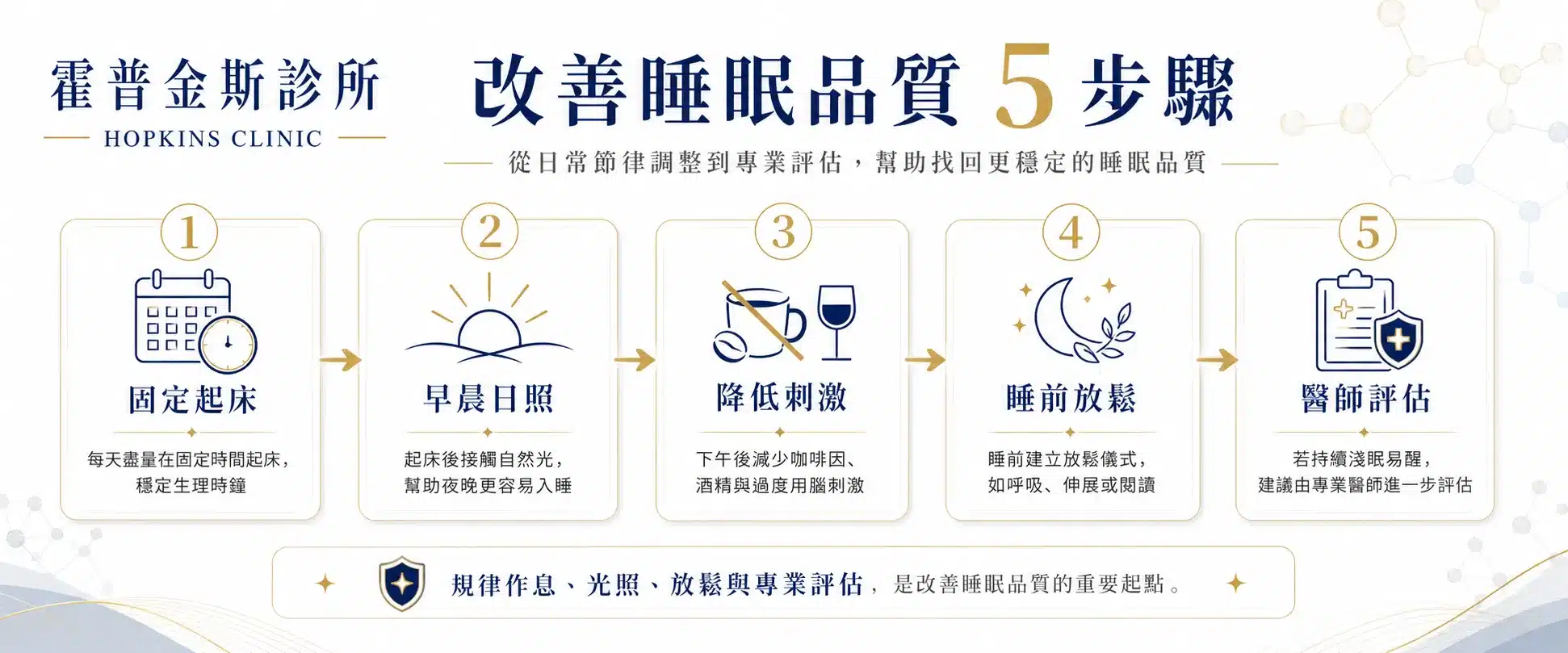
如何改善淺眠易醒?先從5個睡眠管理做起
改善淺眠易醒的第一步,是建立穩定的生理時鐘。建議固定起床時間、白天增加日照、避免過晚午睡、睡前三小時避免劇烈運動,並把床重新連結回「睡眠」而不是滑手機、工作或焦慮思考的場所。
第二步是降低夜間刺激。睡前 60–90 分鐘可開始降光、降低工作訊息暴露、減少酒精與咖啡因,並使用呼吸放鬆、肌肉放鬆或書寫清單,把明天要處理的事情移出腦中。若已經躺床很久仍睡不著,建議短暫離開床,等睡意回來再上床。
- 固定起床時間,比固定入睡時間更容易穩定節律。
- 早晨接觸自然光,協助大腦校準白天與夜晚。
- 睡前減少藍光、高刺激內容與工作訊息。
- 下午後留意咖啡因,睡前避免用酒精助眠。
- 記錄睡眠日記,找出反覆醒來的規律。
什麼情況需要就醫評估?不是所有睡眠障礙都靠助眠品
若睡眠問題持續超過數週,或出現白天嗜睡、注意力下降、情緒明顯波動、工作表現受影響,就不建議只靠自行購買助眠產品。尤其是合併嚴重打鼾、睡覺喘醒、胸悶心悸、憂鬱焦慮、慢性疼痛或長期服藥者,更需要醫師協助釐清原因。
醫師評估不只是開藥,而是確認「為什麼睡不好」。評估可能包含睡眠型態、生活作息、壓力量表、用藥史、自律神經狀態、慢性疾病、必要時轉介睡眠檢查或整合心理與身心醫學照護。

Deep TMS、EECP在睡眠管理中扮演什麼角色?
Deep TMS 與 EECP 不是「快速入睡工具」,也不是所有睡眠障礙的標準第一線處理。對於與焦慮、憂鬱、壓力型大腦過度警覺、自律神經失衡或循環能量狀態相關的睡眠困擾,醫師可視情況評估是否納入整合照護。
在霍普金斯診所,Deep TMS 會被定位為非侵入式神經調節評估的一部分,EECP 則偏向非侵入式循環輔助與身體修復節律支持。實際適不適合、需要幾次、是否能與其他治療搭配,都需由醫師評估,且不能取代睡眠呼吸中止症檢查、CBT-I、藥物或原有慢性病治療。
台北信義區選擇睡眠障礙診所時,應該看哪些重點?
選擇台北信義區睡眠障礙診所時,不建議只看價格或療程名稱。更重要的是診所是否能完整評估失眠型態、淺眠易醒原因、壓力與自律神經、慢性疾病、用藥狀態與生活節律。
霍普金斯診所位於台北信義區,適合強調「整合式評估」:不是把睡眠問題簡化成一顆藥或一項療程,而是從問題原因、醫學邏輯、生活管理與非侵入式科技輔助中,找出更適合個人的睡眠改善策略。
總結:睡眠障礙改善,重點是找出真正原因
淺眠易醒不是意志力不足,也不一定只是壓力太大。真正的睡眠障礙評估,需要同時理解大腦、身體、情緒、環境與生活節律,並確認是否有呼吸、慢性病或藥物因素。
若你長期淺眠易醒、睡醒仍累,或已影響白天精神與情緒,建議先進行專業評估。台北信義區霍普金斯診所可依個人狀況,評估 Deep TMS、EECP 與生活管理是否適合作為整合睡眠照護的一部分。
常見問題 FAQ
睡眠障礙和一般睡不好有什麼差別?
一般睡不好可能只是短期壓力、環境改變或生活節奏被打亂,通常在壓力下降或作息恢復後會逐漸改善。睡眠障礙則是睡眠品質、時間或連續性反覆出現問題,並且影響白天精神、情緒、專注力或生活功能。若淺眠易醒已經持續數週以上,或讓你白天明顯疲倦、注意力下降,就建議由醫師進一步評估。重點不是先判斷自己需不需要吃藥,而是先找出造成睡不好的真正原因。
淺眠易醒原因最常見是什麼?
淺眠易醒原因最常見與壓力、焦慮、大腦過度警覺、自律神經失衡與睡眠環境刺激有關。很多人睡前身體很累,但腦中仍在處理工作、人際或未完成事項,就會讓交感神經維持在較高狀態。除了心理壓力,夜尿、胃食道逆流、慢性疼痛、咖啡因、酒精、藥物與睡眠呼吸中止也都可能造成夜醒。建議不要只把問題歸因為「壓力大」,而是系統性檢查生活、身體與情緒因素。
睡眠障礙需要做幾次 Deep TMS 或 EECP?
Deep TMS 或 EECP 的次數不能用固定公式決定,需依個人睡眠型態、壓力狀態、身體狀況、醫師評估結果與目標來規劃。Deep TMS 主要是非侵入式神經調節評估的一部分,較常被放在與情緒、焦慮、壓力型大腦過度警覺相關的情境中討論。EECP 則偏向循環輔助與身體修復節律支持,但也不是所有睡眠障礙都適合。實際是否需要安排、頻率如何、是否要搭配其他治療,都應由醫師評估後決定。
Deep TMS、EECP 和安眠藥有什麼差別?
安眠藥主要是藥物方式,目標通常是協助入睡或維持睡眠,但使用方式、劑量與時間都需要醫師判斷。Deep TMS 屬於非侵入式神經調節技術,並不是讓人當下昏睡,而是從神經調節角度評估是否適合特定身心狀態。EECP 則是非侵入式循環輔助療法,重點不在直接催眠,而是協助身體循環與修復節律的評估。三者定位不同,不能互相取代,也不建議自行停藥或改用療程。
做 Deep TMS 或 EECP 會有什麼體感?
Deep TMS 通常會有頭部輕微敲擊感或聲響感,過程中不需要麻醉,但是否適合要先確認是否有金屬植入物、癲癇史或其他禁忌。EECP 過程會在下肢以氣囊配合心跳節律加壓,常見體感是腿部規律壓迫感。不同人的耐受度與感受不同,因此療程前需完整說明流程、風險與注意事項。若過程中有明顯不適,應立即告知醫療人員調整或停止。
睡眠障礙治療費用大概怎麼估?
睡眠障礙的費用會受到評估項目、療程種類、次數、是否需要搭配心理或身心醫學照護而不同。若只是短期睡眠衛教與作息調整,費用與療程型照護不同;若需要 Deep TMS、EECP 或其他非侵入式科技輔助,則會依療程規劃而有所差異。建議先預約諮詢,讓醫師判斷是否真的需要療程,而不是直接用價格做決定。好的睡眠評估應該先回答「為什麼睡不好」,再談治療選項與預算。
推薦閱讀
參考資料
- Sleep Foundation|Insomnia: Symptoms, Causes, and Treatments
連結:https://www.sleepfoundation.org/insomnia - Sleep Foundation|What Causes Insomnia?
連結:https://www.sleepfoundation.org/insomnia/what-causes-insomnia - NCBI Bookshelf|Chronic Insomnia
連結:https://www.ncbi.nlm.nih.gov/books/NBK526136/ - PubMed|Management of Chronic Insomnia Disorder in Adults
連結:https://pubmed.ncbi.nlm.nih.gov/27136449/ - CDC|Sleep Deprivation, Sleep Disorders, and Chronic Disease
連結:https://www.cdc.gov/pcd/issues/2023/23_0197.htm - WHO-SAGE|Sleep Problems: An Emerging Global Epidemic?
連結:https://apps.who.int/healthinfo/systems/surveydata/index.php/citations/28448 - FDA|BrainsWay Deep Transcranial Magnetic Stimulation System De Novo Summary
連結:https://www.accessdata.fda.gov/cdrh_docs/reviews/DEN170078.pdf - Cleveland Clinic|Enhanced External Counterpulsation(EECP)
連結:https://my.clevelandclinic.org/health/treatments/16949-enhanced-external-counterpulsation-eecp







