
睡眠障礙不是只有「睡不著」。它也可能表現為難入睡、半夜常醒、太早醒、白天過度想睡,甚至睡覺時出現打鼾、喘醒或呼吸中斷。如果睡不好已經影響到白天專注、情緒或工作表現,就該開始做睡眠障礙評估,而不是一直硬撐。
1分鐘完成睡眠障礙評估
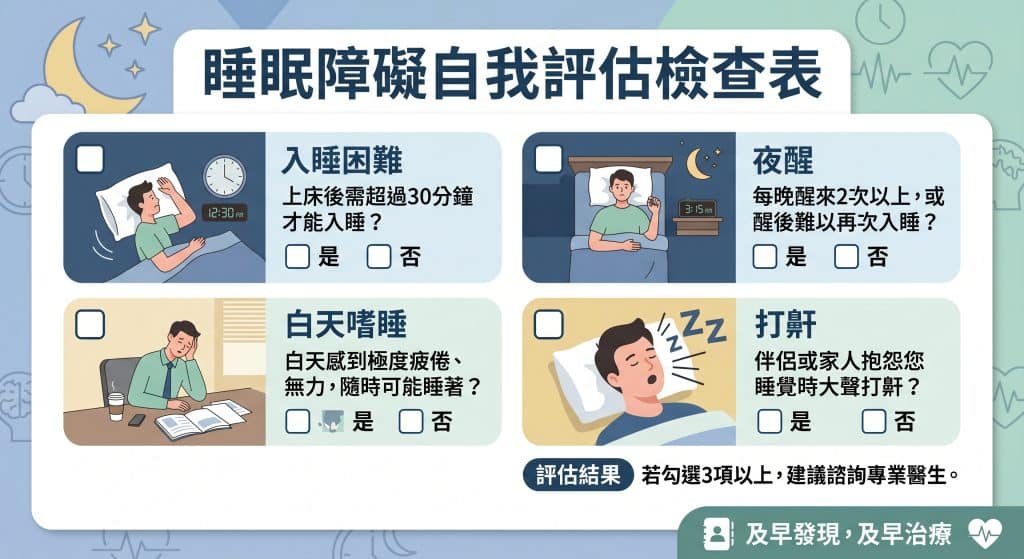
睡眠障礙評估清單
以下可作為初步自我檢查。符合越多項,越建議安排進一步評估:
- 上床後常常超過 30 分鐘還睡不著
- 半夜醒來 2 次以上,或太早醒後很難再睡
- 一週有 3 天以上睡不好
- 這樣的情況已持續 3 個月以上
- 白天常疲倦、想睡、注意力變差
- 睡覺時會打鼾、喘醒,或被家人發現呼吸中斷
- 明明睡了很久,醒來還是沒有恢復感
慢性失眠常見的判斷方向之一,是每週至少 3 晚睡不好,持續 3 個月以上,並影響白天功能;而若伴隨打鼾、喘醒、窒息感,則要留意睡眠呼吸中止的可能。
評估後怎麼看結果?
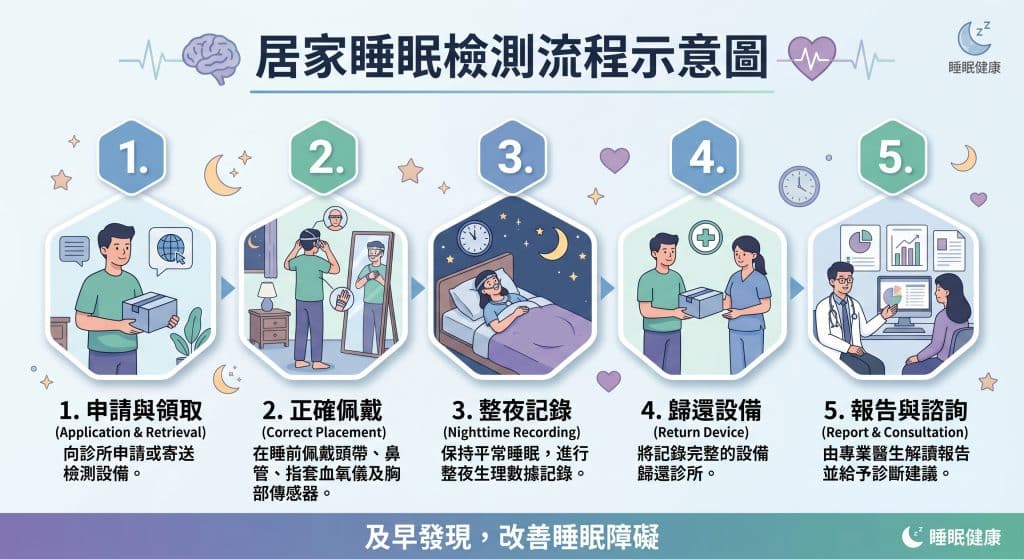
這份清單適合拿來做睡眠障礙評估的第一步,但不能取代診斷。尤其睡眠呼吸中止症不能只靠問卷或自我感覺下結論,仍需要醫師做完整睡眠評估,必要時安排睡眠檢查。
|
評估情況 |
可能方向 |
先做什麼 |
建議下一步 |
|
偶爾睡不好、未影響白天 |
短期作息或壓力因素 |
先調整睡眠衛生 2 週 |
持續觀察 |
|
一週 3 天以上睡不好 |
失眠風險升高 |
記錄睡眠日誌、固定作息 |
可預約門診評估 |
|
打鼾、喘醒、白天很想睡 |
睡眠呼吸中止風險 |
不建議自行判斷 |
儘快做專業評估 |
|
持續 3 個月以上且影響生活 |
慢性睡眠問題 |
不要只靠撐或自行買藥 |
建議就醫 |
表格中的判讀重點,來自失眠診斷方向、睡眠呼吸中止警訊,以及睡眠檢查的臨床評估原則。
睡眠障礙如何改善?先從這5件事開始
白天習慣要先調整
想知道睡眠障礙如何改善,第一步通常不是提早上床,而是先把白天節奏拉回穩定。固定起床時間、規律運動、減少晚間咖啡因攝取、避免午睡過久,都是常見的基本做法。若生活作息與睡眠環境都調整過,仍反覆失眠,就不建議再拖。
睡前1小時比你想像更重要
睡前建議把刺激降到最低,例如少滑手機、少看電視、避免在床上處理工作,並讓燈光、溫度與噪音維持舒適。這些做法的目的不是「保證秒睡」,而是降低身體與大腦的警覺狀態,幫助睡意自然出現。
半夜醒來別硬躺
如果躺了很久還睡不著,與其一直焦慮地看時間,不如先離開床,到低刺激環境做放鬆的事,等有睡意再回床。對於反覆失眠或已變成長期困擾的人,可進一步和醫師討論 CBT-I(失眠認知行為治療),目前它被視為慢性失眠的重要第一線治療方向。
重點整理:睡眠障礙如何改善,關鍵不是多睡一下,而是先找出原因,再做對應調整。
單純作息混亂,重點在睡眠衛生;若合併打鼾、喘醒、白天嗜睡,重點就是盡快評估。
什麼情況要盡快就醫?
若你已經調整作息與睡眠環境,卻仍然反覆睡不好;或出現持續 3 個月以上、一週 3 天以上、白天功能受影響的狀況,就建議就醫。另外,大聲打鼾、喘醒、窒息感、白天嗜睡到影響開車或工作,也不建議自行處理。
睡眠門診常見會做哪些評估?
睡眠障礙評估通常會先從病史、睡眠習慣、身體狀況與白天症狀開始,必要時可能安排睡眠檢查。睡眠檢查會記錄睡眠時的腦波、呼吸、血氧、心率與肢體活動,用來幫助判斷是否有特定睡眠疾病。
FAQ:睡眠障礙常見問題
Q1:睡眠障礙一定等於失眠嗎?
不是。睡眠障礙還包括白天過度嗜睡、睡眠呼吸異常、作息節律混亂等,不只有入睡困難而已。
Q2:睡眠障礙如何改善,最先該做什麼?
先從固定起床時間、調整睡前習慣、減少晚間刺激物、建立穩定作息開始;若已反覆發生,建議同步做睡眠障礙評估。
Q3:有打鼾就代表睡眠呼吸中止嗎?
不一定,但如果打鼾合併喘醒、嗆醒、白天很想睡,建議盡快就醫評估,不要只靠自我判斷。
Q4:睡不好多久算需要就醫?
若每週至少 3 天睡不好,持續 3 個月以上,或已明顯影響白天功能,就建議就醫。
Q5:每個人都需要做睡眠檢查嗎?
不是。是否需要睡眠檢查,要看症狀與醫師評估;若懷疑有睡眠呼吸中止或其他特定睡眠疾病,才會安排相關檢查。
結語:先評估,再改善,才能真正處理睡不好
很多人以為睡眠障礙只是最近比較累,但真正常見的情況是:你以為自己是失眠,其實問題可能出在作息、壓力,甚至是睡眠呼吸中止。
因此,比起一直找「立刻睡著的方法」,更重要的是先完成睡眠障礙評估,釐清自己是哪一類型,再選對改善方向。
如果你已經調整作息 2 到 4 週,仍然反覆睡不好,建議盡快預約睡眠門診、家醫科或身心科評估,別讓短期睡不好拖成長期困擾。
參考資料
衛生福利部|夜夜好眠
連結:https://www.mohw.gov.tw/cp-4628-55275-1.html
NHLBI|Insomnia
連結:https://www.nhlbi.nih.gov/health/insomnia
MedlinePlus|Sleep Disorders
連結:https://medlineplus.gov/sleepdisorders.html
MedlinePlus|Insomnia
連結:https://medlineplus.gov/insomnia.html
MedlinePlus|Sleep Study
連結:https://medlineplus.gov/lab-tests/sleep-study/
American Academy of Sleep Medicine|Diagnostic Testing for Adult Sleep Apnea
連結:https://aasm.org/resources/clinicalguidelines/diagnostic-testing-osa.pdf
NINDS|Brain Basics: Understanding Sleep
連結:https://www.ninds.nih.gov/health-information/public-education/brain-basics/brain-basics-understanding-sleep
CDC|Sleep and Sleep Disorders
連結:https://www.cdc.gov/sleep/







